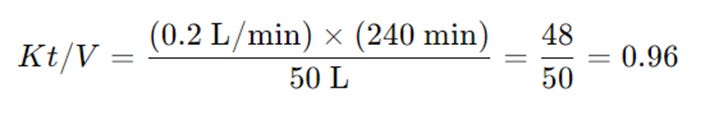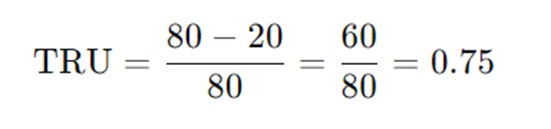Hemodiálisis
La Diálisis o Tratamiento de sustitución renal es diagnosticado para pacientes con enfermedad renal crónica en estadio 5 o Insuficiencia Renal.
14 minutos de lectura
·
En este momento
Hemodiálisis
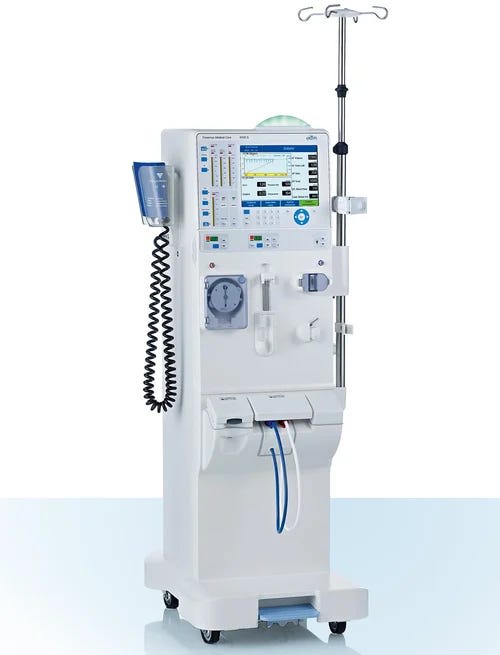
El sistema de hemodiálisis es un equipo médico cuya función es la de reemplazar la actividad fisiológica principal de los riñones en pacientes que sufren de insuficiencia renal, removiendo agua y desechos metabólicos como urea, creatinina y concentraciones altas de potasio, así como iones y sales orgánicas. del torrente sanguíneo. Todo esto se lleva a cabo mediante el proceso de hemodiálisis mediante el cual, la sangre del paciente se pone en contacto con una membrana semipermeable a través de la cual se lleva a cabo el proceso de difusión.
Principios de operación
Para realizar un tratamiento de hemodiálisis es necesario extraer la sangre del cuerpo del paciente por medio de tubos estériles (líneas venosas), hacerla circular hacia un filtro de diálisis o dializador y regresarla al paciente.
Este proceso se lleva a cabo en forma continua en cada sesión de hemodiálisis, durante la cual la sangre del paciente se libera paulatinamente de las sustancias tóxicas acumuladas a consecuencia de su falla renal.
El tiempo de duración de cada sesión de hemodiálisis es de 4 horas aproximadamente y la frecuencia es de tres sesiones por semana.
Estos parámetros pueden variar de acuerdo con el criterio médico, pero son los indicados generalmente. Todo este proceso es controlado por la máquina de hemodiálisis, que cuenta con tres componentes principales:
· Sistema de distribución de dializante
· Circuito sanguíneo extracorpóreo o circuito del paciente.
· Dializador
El circuito de dializante es en el que se prepara este líquido, el cual se compone de una solución de agua purificada mezclada con un compuesto electrolítico similar al de la sangre.
Esta composición la indica el médico y se modifica según los requerimientos del paciente.
Existen dos tipos de sistemas de distribución dializante:
Distribución central. Con este sistema, toda la solución de diálisis requerida por la unidad de hemodiálisis es producida por una sola máquina y es bombeada a través de tuberías a cada máquina de hemodiálisis.
Sistema de distribución de dializante.
Distribución individual. Cada máquina de hemodiálisis produce su propio dializado con este sistema. La mala calidad del agua puede causar graves problemas clínicos en pacientes en tratamiento de hemodiálisis, ya que están expuestos a aproximadamente 400 litros de agua por semana.
Los elementos químicos contaminantes que se encuentran en el agua pueden llegar al torrente sanguíneo y algunos microbios pueden atravesar la membrana del dializador e ingresar al cuerpo del paciente.
El agua potable prácticamente no cumple con los estándares de pureza necesarios para este fin específico. Por lo tanto, se requiere el uso de sistemas de tratamiento como la ósmosis inversa.
Los sistemas de tratamiento de agua se pueden dividir en tres secciones:
· El pretratamiento consiste en prefiltros. Descalcificadores. Filtro de carbón activado y microfiltros.
· El tratamiento principal : incluye uno o más sistemas de ósmosis inversa y opcionalmente, un desionizador
· El postratamiento: del agua y del dializante con un tanque de almacenamiento (si es necesario), filtros submicrónicos, tratamiento ultravioleta y ultrafiltración.
La calidad del agua para diálisis es un factor de suma importancia, por lo cual se requiere que el agua de diálisis sea un agua que:
· Haya pasado a través de un sistema de tratamiento para obtener la pureza química de acuerdo con los estándares.
· Presente un recuento total de bacterias < 100 UFC/ml y un nivel de endotoxinas <0.25 Ul/ml.
El agua tratada entra en la máquina de hemodiálisis pasando a través de un calentador y de una trampa de aire o de burbujas antes de mezclarse con el concentrado para formar el líquido dializante. La temperatura de este líquido se mantiene dentro del rango de 34° a 42° C para prevenir un calentamiento o enfriamiento excesivo de la sangre. La máquina mezcla esta agua con una solución concentrada (concentrado de hemodiálisis) y con agentes amortiguadores del pH (también llamados buffers), como acetato y bicarbonato, con el objetivo de aproximar las concentraciones de solutos ideales de la sangre.
A la solución resultante se le conoce como dializante. Para tener certeza de que esta mezcla se realiza correctamente y como protección a los pacientes, la máquina de hemodiálisis monitoriza continuamente la temperatura y la conductividad del dializante.
Si éstas no se encuentran dentro de los límites adecuados los sensores activan las alarmas y desvían al líquido dializante lejos del dializador. Algunos sistemas monitorizan otros parámetros como el pH para determinar el estado del líquido dializante.
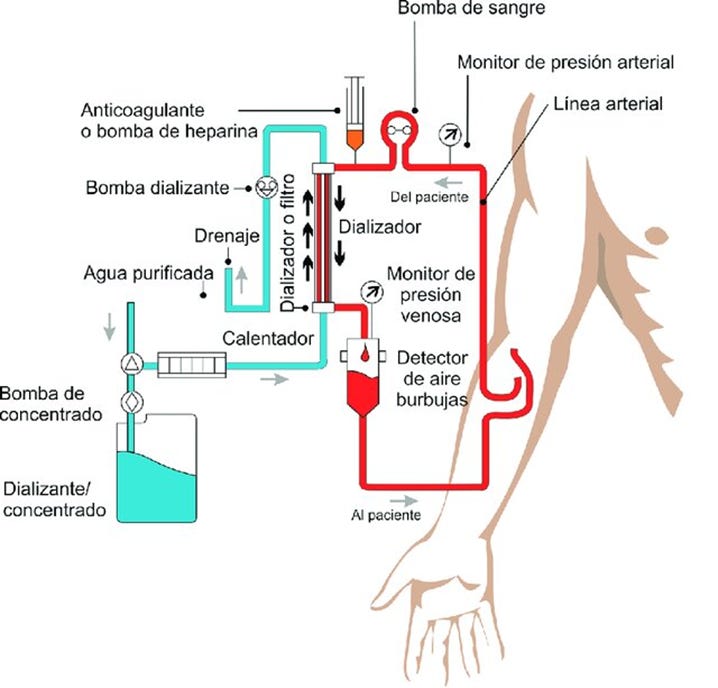
Circuito sanguíneo extracorpóreo
En este circuito, se extrae del paciente una porción de su sangre que se hace pasar por un circuito estéril a través del dializador, para después reembolsírsela regresándola en forma continua. Varios factores influyen en la eficacia del tratamiento, entre ellos, su duración, la frecuencia con que se realiza y la cantidad de sangre que se hace circular por el dializador. Con el fin de lograr un acceso sanguíneo con flujos adecuados para llevar a cabo el tratamiento, se realiza al paciente una operación sencilla, lo que se denomina “acceso vascular” que nos permite conectar el sistema circulatorio con la máquina.
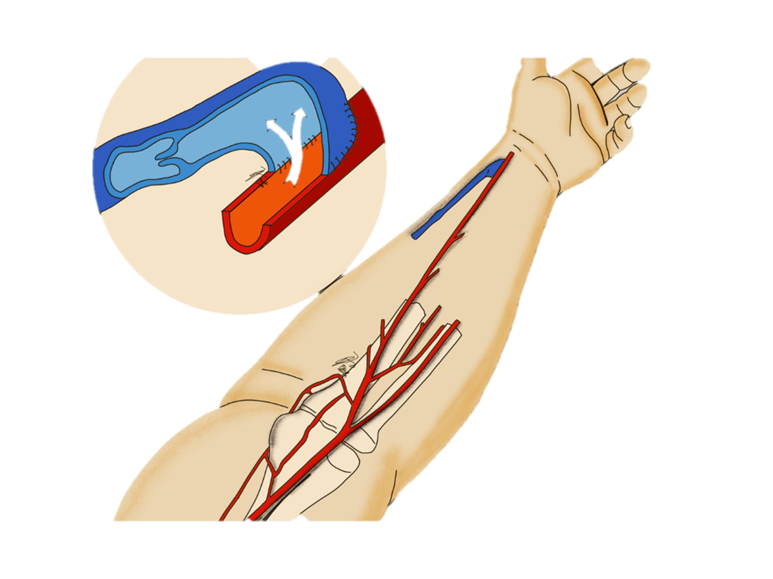
Para crear el acceso vascular, se construye una fístula arteriovenosa (AV), uniendo quirúrgicamente la arteria periférica principal combinada la arteria radial de la muñeca con la vena adyacente.
Esta fístula debe manejar un flujo de sangre dentro del rango de 400 ml/min y 1000 ml/min. La sangre que entra a la fístula mantiene una presión alta, provocando que se expanda el diámetro de la vena.
Gracias a esto se pueden insertar 1 ó 2 agujas dentro del vaso sanguíneo.
Es posible puncionar la fístula con una sola aguja, para la cual se requiere de una conexión en “Y” y de un controlador para alternar la retirada y la infusión de sangre.
Otra técnica empleada para el acceso vascular es utilizando una derivación arteriovenosa hecha de teflón, la cual se conecta a la vena y una arteria del antebrazo o a la parte inferior de la pierna.
Esta última técnica se usa con poca frecuencia debido al riesgo de infección, trombosis o desalojo accidental. También existen accesos vasculares temporales, por lo general se trata de catéteres venosos centrales de doble lumen, con dimensiones y rigidez adecuadas para obtener el flujo sanguíneo necesario para el tratamiento.
Una bomba de sangre mueve la sangre a través de un tubo externo hacia el dializador. Como medida de seguridad, los detectores de aire/espuma son empleados para detectar la presencia de aire en la línea sanguínea y prevenir que este aire sea bombeado hacia el paciente. Las presiones sanguíneas externas (arterial y venosa) son monitorizadas; y cuando las alarmas de alta y baja presión se activan, cesa la función de la bomba de sangre.
Debido a que la sangre tiende a coagularse cuando entra en contacto con superficies extrañas como el dializador, se infunde heparina en el lado arterial del circuito sanguíneo, por medio de una bomba de infusión en un rango predeterminado. La heparina actúa como anticoagulante tanto en el paciente como en el circuito sanguíneo.
Dentro del circuito sanguíneo en el lado venoso existe una cámara, la cual contiene un filtro atrapa coágulos para prevenir que estos y otros desechos pasen al paciente.
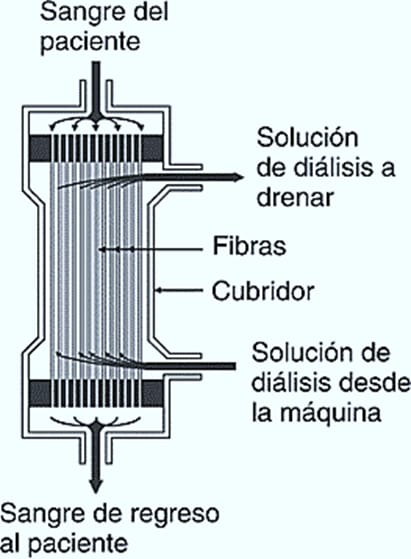
Dializador
Los dializadores son componentes desechables en donde se lleva a cabo el intercambio de solutos. Estos son de forma cilíndrica constituida por dos compartimentos, uno está formado internamente por millares de fibras semipermeables huecas micro porosas, por donde se hace circular la sangre mientras que el dializador fluye fuera de las fibras.
En muchos tipos de dializadores (también llamados riñones artificiales), los componentes básicos son una membrana semipermeable sintética y el dializante. Los dializadores difieren en cuanto a la naturaleza de su membrana semipermeable, en la permeabilidad y en el método de esterilización.
La membrana de diálisis constituye una barrera efectiva frente al paso de contaminantes de alto peso molecular, del dializante a la sangre; de esta manera las bacterias completas, hongos y algas no pueden atravesar la membrana estándar de hemodiálisis a menos que la membrana se encuentre dañada. El agua y los metabolitos son intercambiados entre la sangre y el líquido dializante por medio de la difusión, ósmosis y ultrafiltración.
Membranas para hemodiálisis, pueden ser de los siguientes tipos:
· Celulosa regenerada. Polímero degenerado del algodón (Cuprofan). Son membranas hidrófilas y poco biocompatibles.
· Celulosa modificada. Los grupos hidroxilos son sustituidos por acetato, di acetato o tri acetato. También son hidrófilas y con mejor biocompatibilidad.
· Sintéticas. Derivados de plásticos especiales (polisulfona, poliamida, poliacrilonitrilo, entre otros). Son hidrofóbicas y de alta permeabilidad y tienen una mayor biocompatibilidad.
Un aspecto muy importante para la biocompatibilidad es el tipo de esterilización de la membrana, la cual puede ser con peróxido de hidrógeno o con vapor o con rayos gamma. La superficie de la membrana determina otra de las características que se debe tener en cuenta.
Valoración de la eficacia de la Hemodiálisis:
Una diálisis “adecuada” supone una menor morbimortalidad, una mejor calidad de vida, una mayor supervivencia y guarda relación con:
· Cantidad de diálisis.
· Control de la ultrafiltración.
· Composición del líquido de diálisis.
· Biocompatibilidad de la membrana.
Como parámetro de valoración se utiliza el manejo de la urea (modelo cinético de la urea). Mediante una serie de fórmulas se obtienen unos valores que permiten determinar si la diálisis es adecuada:
· Kt/V (>1,2). Donde “K” es el aclaramiento de urea del dializador, “t” es el tiempo de la sesión, y “V” es el volumen de distribución de la urea.
· TAC (50-60). Se refiere a la concentración media de la urea entre diálisis.
· PCR (1–1,5). Se refiere a la tasa de catabolismo de las proteínas (Consumo proteico)
Ejemplo:
Kt/V (> 1,2):
Supongamos que tienes una sesión de hemodiálisis y quieres calcular el Kt/V. Imagina que el aclaramiento de urea del dializador (K) es de 200 ml/min, el tiempo de la sesión (t) es de 240 minutos y el volumen de distribución de la urea (V) es de 50 litros.
· K (aclaramiento de urea) = 200 ml/min = 0,2 L/min
· t (tiempo de la sesión) = 240 minutos = 4 horas
· V (volumen de distribución de la urea) = 50 litros
El cálculo del Kt/V sería:
En este caso, Kt/V = 0,96, que es menor que el valor objetivo de >1,2. Esto sugiere que el tratamiento de hemodiálisis podría no ser suficiente para alcanzar el nivel óptimo de eliminación de urea, y podría necesitar ajustes en el tiempo de diálisis o en el aclaramiento del dializador.
TAC (50–60):
Imagina que el paciente tiene una concentración media de urea entre sesiones de diálisis (TAC) de 55 mg/dL. Esto se encuentra dentro del rango recomendado de 50–60 mg/dL. Este rango indica un buen control del estado urémico del paciente entre sesiones, sugiriendo que la frecuencia y duración de las sesiones de diálisis sean adecuadas.
PCR (1–1,5):
Supongamos que se mide la tasa de catabolismo de proteínas del paciente y se encuentra que la PCR es 1,3 g/kg/día. Este valor está dentro del rango recomendado de 1–1,5 g/kg/día. Esto sugiere que el paciente tiene un consumo proteico adecuado y está en un estado nutricional aceptable.
Otro parámetro de valoración más sencillo de calcular y posiblemente tan válido como los mencionados, es la tasa de reducción de urea (TRU) que consiste en calcular el cociente entre la urea preanálisis y la urea a los 20 minutos de concluida la diálisis.
Para valorar también la eficacia de la diálisis se está utilizando los niveles de albúmina, de prealbúmina y de creatinina en sangre. Cifras altas (con una buena diálisis) suponen un mejor pronóstico vital. De alguna forma significa que los pacientes se dializan bien y están bien nutridos lo cual es uno de los objetivos de la diálisis.
La TRU se calcula utilizando las concentraciones de urea en la sangre antes y después de la sesión de diálisis. Específicamente, es el cociente entre la urea predialítica (antes de la sesión) y la urea postdialítica (a los 20 minutos después de terminar la diálisis).
Fórmula:
Ejemplo de cálculo:
· Urea predialítica: 80 mg/dL
· Urea postdialítica (20 minutos después): 20 mg/dL
En este caso, la TRU es 0,75 o 75%. Esto indica que el 75% de la urea ha sido eliminada durante la sesión de diálisis, lo cual es un indicador de eficacia.
Interpretación:
· TRU > 65%: Generalmente se considera que una TRU superior al 65% indica una buena eficacia de la diálisis.
· TRU < 65%: Puede indicar que la diálisis no es lo suficientemente eficaz y podría requerir ajustes.
UN PACIENTE REQUIERE DIÁLISIS
La Diálisis o Tratamiento de sustitución renal es diagnosticado para pacientes con enfermedad renal crónica en estadio 5 o Insuficiencia Renal. El médico nefrólogo puede diagnosticar cuál es el estadio de la enfermedad renal crónica, midiendo la Tasa de Filtración Glomerular (TFG).
El TFG se puede estimar de los resultados de un análisis de sangre para creatinina, un producto de desecho de la actividad muscular. Si el GFR cae por debajo del 15%, el resultado es Insuficiencia Renal (enfermedad renal crónica en estadio 5) y se necesitará alguna forma de tratamiento para reemplazar la función de los riñones del paciente, este tratamiento se denomina de sustitución renal.
Existen 2 tipos de Tratamientos de Sustitución Renal:
Diálisis Peritoneal y Hemodiálisis , la decisión acerca de cuál de los 2 debe aplicarse, es determinada por el médico tratante de acuerdo con el avance de la enfermedad y proceso de tratamiento seleccionado.
Diálisis Peritoneal
La Diálisis Peritoneal utiliza su propio peritoneo, una membrana natural que cubre los órganos del abdomen y revisa las paredes abdominales. Esta membrana actúa como un filtro. El peritoneo es una membrana porosa que permite que se filtren de la sangre las toxinas y el líquido. En la diálisis peritoneal, se inyecta un líquido en el abdomen. Ese líquido, llamado dializado, recoge los desechos de la sangre. Después de algunas horas, se drena el dializado que contiene los desechos del cuerpo.
Luego se inyecta gota a gota una nueva bolsa de dializado en el abdomen. Los pacientes pueden aprender a hacerlo ellos mismos sin tener que ir al consultorio del médico cada vez.
Tipos de Diálisis Peritoneal.
· Diálisis Peritoneal Ambulatoria Continua (DPCA). Es la forma más común, cambia el dializado cuatro veces al día.
· Diálisis Peritoneal cíclica continua (DPCC). Se puede realizar por la noche con una máquina que drena y llena el abdomen automáticamente.
Hemodiálisis
El médico tiene que establecer un acceso o entrada a los vasos sanguíneos. Esto se hace con cirugía menor, generalmente en el brazo, desde el cual la sangre puede ser extraída con seguridad y devuelta al cuerpo. Se pueden crear cuatro tipos de accesorios distintos: una fístula, un inyector, un catéter o un dispositivo subcutáneo.
Partes Más Importantes del Sistema de Hemodiálisis
Para comprender y mantener eficientemente el sistema de hemodiálisis, es crucial conocer sus componentes principales. A continuación, se enumeran las partes más importantes del equipo:
· Unidad de Control Principal (CPU) Coordina todas las funciones del dispositivo y procesa datos de sensores y controles.
· Panel de Control y Pantalla Interfaz de usuario para ajustar parámetros del tratamiento y monitorear el progreso.
· Dializador (Riñón Artificial) Componente clave para el intercambio de sustancias entre la sangre y el dializado.
· Bomba de Sangre Mueve la sangre desde el paciente hacia el dializador y de regreso al paciente.
· Bomba de Dializado Controla el flujo de la solución de dializado a través del dializador.
· Bomba de Ultrafiltración Regula la cantidad de líquido extraído del paciente durante el tratamiento.
· Sensores de Presión Monitorean las presiones en las líneas de sangre y dializado.
· Sensores de temperatura Asegúrese de que la solución de dializado esté a la temperatura adecuada.
· Sensores de Conductividad Verifican la concentración de electrolitos en el dializado.
· Detectores de Aire Detectan burbujas de aire en la línea de sangre para prevenir embolia aéreas.
· Módulo de Alimentación Suministra energía estable y segura a todos los componentes electrónicos.
· Líneas de Sangre Conjunto de tubos que transportan la sangre entre el paciente y el dializador.
· Conectores de Acceso Vascular Conectan el sistema de hemodiálisis al acceso vascular del paciente (fístula, inyector o catéter).
· Filtros de Aire y Líquidos Eliminan partículas y contaminantes del aire y líquidos utilizados en el sistema.
· Carcasa del Equipo Protege los componentes internos y proporciona estructura y soporte.
· Sistema de Alarma y Seguridad Incluye alarmas visuales y acústicas para alertar sobre condiciones anormales o peligrosas.
· Unidad de Desinfección Permite la limpieza y desinfección del sistema para prevenir infecciones y mantener la esterilidad.
· Reservorio de Dializado Almacena la solución de dializado antes de su uso en el tratamiento.
· Circuitos y Placas Electrónicas Controlan y gestionan las funciones electrónicas del equipo. La CPU calcula la tasa de flujo de sangre y dializado, así como la cantidad de líquido que debe ser removido del paciente. Ajuste la velocidad de las bombas y la apertura de las válvulas para lograr la ultrafiltración deseada sin causar hipotensión o desequilibrios electrolíticos.
Válvulas de Control Regulan el flujo y la dirección de los fluidos (sangre y dializado):
· Válvula de entrada de sangre Controla el ingreso de la sangre del paciente al sistema de hemodiálisis. Asegúrese que la sangre fluya de manera constante y controlada hacia el dializador.
· Válvula de salida de sangre Controle la salida de la sangre desde el dializador de regreso al paciente. Mantiene un flujo constante y seguro de sangre purificada.
· Válvulas de control de dializado Regulan el flujo del dializado hacia y desde el dializador. Controlan la composición y temperatura del dializado para mantener las condiciones óptimas del tratamiento.
· Válvula de ultrafiltración Controla la cantidad de líquido extraído del paciente durante el tratamiento. Regule el proceso de ultrafiltración para eliminar el exceso de agua del cuerpo del paciente.
Cada uno de estos componentes desempeña un papel crucial en el funcionamiento del sistema de hemodiálisis. Mantenga estos componentes en buen estado mediante un mantenimiento regular y adecuado es esencial para asegurar tratamientos efectivos y seguros para los pacientes.
Bibliografía
Daugirdas JT, Blake PG, Ing TS. Manual de Diálisis Clínica. 5ª ed. Filadelfia: Wolters Kluwer Health; 2015. pág. 25–33.
Karkar A, Hegbrant J, Strippoli GFM. Principios y Práctica de la Diálisis. 5ª ed. Nueva York: Springer; 2017. pág. 210–245.
Ronco C, Bellomo R, Kellum JA. Nefrología Crítica. 3ª ed. Filadelfia: Elsevier; 2018. pág. 160–170.
Fundación Nacional del Riñón. Guías de Práctica Clínica para la Adecuación de la Hemodiálisis: Actualización 2015. Am J Kidney Dis. 2015;66(5):884–930.
Bargman JM, Skorecki K. Nefrología y Trastornos Ácido-Base de Harrison. 3ª ed. Nueva York: McGraw-Hill Education; 2017. pág. 50–65.
Brunori G, Coppola A, Scotto R. Hemodiálisis: Principios y Técnicas. 2ª ed. Londres: Wiley-Blackwell; 2019. pág. 75–95.
Nissenson AR, bien RN. Manual de Terapia de Diálisis. 5ª ed. Filadelfia: Elsevier; 2017. pág. 335–355.
Thomas R, Kanso A, Sedor JR. Enfermedad Renal Crónica y sus Complicaciones. Cuidado primario. 2008;35(2):329–344.